مرکز فوق تخصصی
درمان ناباروری و سقط مکرر ابن سینا،
شعبه تهران خیابان شریعتی,
نبش خیابان یخچال پلاک 97
آدرس در گوگل مپ
نمایش موارد بر اساس برچسب: HPV
گزارش تصویری از برگزاری سمپوزیوم حضوری HPV
گزارش تصویری از برگزاری سمپوزیوم حضوری HPV*
تاریخ برگزاری: پنجشنبه، 6 اردیبهشت ماه 1403
@sexualhealthclinic
کلینیک سلامت جنسی ابن سینا
گزارش تصویری از برگزاری سمپوزیوم حضوری HPV
گزارش تصویری از برگزاری سمپوزیوم حضوری HPV*
تاریخ برگزاری: پنجشنبه، 6 اردیبهشت ماه 1403
@sexualhealthclinic
کلینیک سلامت جنسی ابن سینا
برگزاری کنفرانس یکروزه HPV توسط مرکز درمان ناباروری ابن سینا
کنفرانس حضوری HPV
آخرین یافته های علمی همراه با ارایه تجربیات بالینی
امتیاز بازآموزی
تاریخ و زمان برگزاری: پنجشنبه ۶ اردیبهشت ۱۴۰۳، از ساعت ۸ تا ۱۵.
محل برگزاری: سالن کنفرانس مرکز درمان ناباروری ابن سینا، خیابان شریعتی، قلهک، نبش یخچال
با حضور اساتید تیم تخصصی کلینیک سلامت جنسی ابن سینا
جهت ثبت نام به سامانه بازآموزی مراجعه فرمایید.
کسب اطلاعات بیشتر:۲۲۴۳۲۰۲۰-۰۲۱
داخلی ۴۵۵
اهمیت تست پاپاسمیر در غربالگری سرطان دهانه رحم
بانوان نیمی از جمعیت کشور را تشکیل میدهند و سلامت بانوان نقشی تعیینکننده در سلامت جامعه و خانواده دارد. به همین دلیل، ۲۴ تا ۳۰ مهر هفته ملی سلامت بانوان نامگذاری شده است. یکی از غربالگریهای مهم سلامت بانوان، تست پاپ اسمیر یا نمونه برداری و بررسی سلولهای دهانه رحم است.
دکتر مژده ذنوبی جراح و متخصص زنان و زایمان و فلوشیپ ناباروری گفت: تست پاپ اسمیر که با نمونهبرداری از سلولهای دهانه رحم و بررسی آنها در آزمایشگاه انجام میشود، یک روش غربالگری سرطان دهانه رحم است. همچنین، از این تست برای غربالگری عفونتهای انتقال یابنده از راه ارتباط جنسی، از جمله ویروس پاپیلومای انسانی (hpv) که برخی از انواع آن از جمله عوامل خطر ابتلاء به سرطان دهانه رحم است، استفاده میشود.
وی افزود: این تست با جمعآوری سلولهای دهانه رحم و ارسال آن به آزمایشگاه برای بررسی انجام میشود. دهانه رحم قسمت تحتانی رحم است که در بالای واژن قرار دارد. نمونهگیری نیز بسیار ساده و با یک برس نرم که به دهانه رحم کشیده میشود و نمونه سلولها را جمعآوری میکند، انجام میشود.
این فلوشیپ ناباروری ادامه داد: در آزمایشگاه سلولهای گردآوری شده بررسی میشوند. اگر سلولها وضعیت طبیعی داشته باشند، تست منفی است و اگر سلولها غیرطبیعی باشند، یعنی دچار تغییر به سمت بدخیمی یا نشان دهنده بدخیمی باشند، نتایج آزمایش به پزشک این امکان را میدهد که تمهیدات درمانی مناسبت را برای بیمار آغاز کند. البته هر نتیجه مثبت لزوماً به معنی وضعیت پیشسرطانی یا سرطانی نیست. بنابراین، خانمها نباید با دریافت نتیجه مثبت دچار اضطراب شوند و باید تفسیر آزمایش و اقدامات تشخیصی و درمانی لازم را به پزشک خود بسپارند.
این متخصص زنان افزود: به طور کلی توصیه میشود تست پاپ اسمیر از ۲۰ سالگی به بعد و تا ۶۵ سالگی انجام شود. اگر نتایج تست منفی بود، یعنی مورد غیرطبیعی دیده نشد و خانم عوامل خطر بدخیمی دهانه رحم را نداشته باشد، تست باید هر ۳ سال تکرار شود. اما در صورت وجود تغییرات غیرعادی، پزشک بر اساس شرایط بیمار، فواصل تکرار را آزمایش را کوتاهتر میکند و مثلاً ممکن است لازم باشد هر ۶ ماه این تست انجام شود.
عضو تیم تخصصی مرکز درمان ناباروری ابنسینا درباره عوامل خطر ابتلاء به سرطان دهانه رحم، گفت: برخی عوامل خطر ابتلاء به سرطان دهانه رحم وجود دارند که وجود آنها باعث میشود پزشک در فواصل کوتاهتری تست پاپ اسمیر را درخواست کند. تشخیص سلولهای پیشسرطانی در تست قبلی، ابتلاء به عفونت HIV، ضعف سیستم ایمنی به دلایلی همچون پیوند عضو، شیمیدرمانی یا استفاده طولانی از کورتیکواستروئیدها و سابقه مصرف سیگار از جمله این عوامل خطرساز هستند.
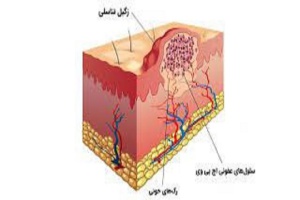
زگیل تناسلی
زگیل تناسلی یا HPV شایع ترین عفونت ویروسی منتقله ازطریق رابطه زناشویی می باشد که می تواند منجر به سرطان بدخیم یا تومورهای خوش خیم بشود.
طبق مطالعات انجام شده عواملی از جمله؛سن، وضعیت تأهل، مصرف الکل و سیگار، سن شروع رابطه زناشویی و سطح تحصیلات در ابتلا به این بیماری تأثیر دارد.
امروزه با واکسیناسیون HPV می توان تا حدود ۹۰ درصد از ابتلاع به سرطان رحم جلوگیری کرد.
هشدار در مورد ویروس تهدید کننده سلامت نسل جوان
رییس انجمن متخصصین زنان و زایمان ایران با بیان اینکه نظام سلامت کشور در خصوص آگاهی رسانی و ارائه هشدار های لازم به افراد جامعه بویژه جوانان باید جدی تر و مستمر عمل کند، گفت: نکته مهم دیگر در همین راستا دقت نظر جوانان است تا در این زمینه اقدامات پیشگیرانه و بهداشتی را رعایت کنند.
دکتر سودابه کاظمی، افزود: راه اصلی انتقال ویروس HPV،عامل بیماری زگیل تناسلی از طریق تماس جنسی با فرد آلوده و ارتباطاتی است که به شکل خاص برقرار می شود.
این عضو هیات علمی دانشگاه علوم پزشکی با بیان اینکه واکسیناسیون ضد بیماری زگیل تناسلی در برخی از کشورها جزء برنامه های الزامی و دستورالعمل های کشوری آنان برای پیشگیری از بیماری ها قرار گرفته است افزود: در کشورمان این واکسیناسیون هنوز جزء برنامه ملی و الزامات کشوری اعلام نشده و متاسفانه برخی از افراد ناآگاه پس از برقراری ارتباط جنسی و متاسفانه آلودگی با ویروس، نسبت به تزریق واکسن اقدام می کنند که اشتباه است و تاثیری ندارد.
دکتر کاظمی با تاکید براینکه بهترین راه برای مبتلا نشدن خویشتنداری و رعایت موارد پیشگیرانه است و باید دقت داشت که واکسیناسیون ضد ویروس پاپیلومای انسانی(HPV) مدتها قبل از اولین تماس جنسی باید انجام شود نه اینکه بعد از آلودگی به ویروس و بروز علائم بالینی یا حتی سرطان، تصریح کرد: مهمترین اقدام انجام واکسیناسیون در زمان مناسب است به همین خاطر طی جلساتی که با وزارت بهداشت داشتیم درخواست انجمن متخصصین زنان ایران مطرح شد که واکسیناسیون علیه بیماری زگیل تناسلی در فهرست موارد واکسیناسیون کشوری و ملی قرار گیرد.
رییس انجمن متخصصین زنان و زایمان، گفت: واکسن تولید داخل کارایی و کیفیت لازم را دارد ولی وقتی یک واکسن مهم و ضروری در برنامه ملی واکسیناسیون کشور نباشد و دسترسی به آن محدود یا قیمت آن زیاد باشد، امکان هر پیامدی از جمله گرانفروشی، قاچاق یا عرضه آن در بازار سیاه به هر قیمت و بدون رعایت زنجیره سرمایی یا هر شرایطی که خارج از نظارت است وجود خواهد داشت.
دکتر کاظمی افزود: پیرو بررسی های علمی در کشور استفاده از واکسن پاپیلوگارد تولید شده توسط متخصصان کشور در حال انجام است و کارایی ضروری برای ایمنی زایی در خصوص دو نوع ویروس سویه ۱۶و۱۸ عامل مهم بروز سرطان دستگاه تناسلی را دارد.
این فلوشیپ فوق تخصصی طب مادر و جنین، افزود: با توجه به مقالات علمی ارائه شده و اختلاف قیمت زیادی که بین نمونه تولید داخلی و نمونه وارداتی وجود دارد، توصیه می شود که واکسن ضد ویروس زگیل تناسلی در محدوده سنی اعلام شده تزریق شود.
دکتر کاظمی گفت: واکسن تولید داخل دوظرفیتی است و نوع ۱۶ و ۱۸ ویروس پاپیلومای انسانی عامل سرطان دستگاه تناسلی را پوشش می دهد واز نظر برنامه های پیشگیری سرطان دستگاه تناسلی، همین دو ظرفیت اهمیت فراوانی داشته و در اولویت مقابله قرار دارند؛ طبق مطالعات انجام شده تأثیرگذاری واکسن داخلی مشابه خارجی است و عوارضی برای آن گزارش نشده است ولی از نظر هزینه نیز تفاوت زیادی دارد.
رییس انجمن متخصصین زنان و زایمان ایران توصیه کرد که مردم واکسن را از داروخانه بخواهند و به هیچ عنوان از محل هایی مانند بازار سیاه دارو(ناصرخسرو) یا سایت های اینترنتی و دستفروشان تهیه نکنند، چون باید نظارت دقیق شده تا زنجیره سرما مناسب حفظ شود و این نکته بسیار حائز اهمیت است.
این عضو هیات علمی دانشگاه علوم پزشکی افزود: متأسفانه در بین مردم جو روانی نسبت به واکسن های خارجی وجود دارد و تصور میکنند نمونه خارجی ارجحیت دارد ولی باید گفت که واکسن(HPV) تولید داخل مدتهاست که استفاده میشود، خوشبختانه تا کنون عوارضی گزارشی نشده است و اثرگذاری لازم را دارد.
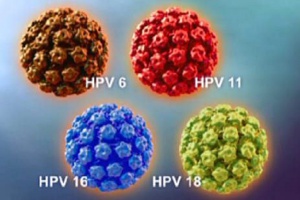
شایان ذکر است که ویروس پاپیلومای انسانی (HPV) بیش از یکصد سویه (نوع) مختلف دارد، دو سویه کم خطر ویروس منجر به بروز زگیل در نواحی تناسلی میشوند و چندین سویهی پرخطر آن باعث ایجاد سرطانهای ناحیه تناسلی، دهان، حلق و … میشوند. از میان سویههای پرخطر دو نوع ۱۶ و ۱۸ ویروس شیوع بیشتری دارند که خوشبختانه با واکسیناسیون به موقع قابل پیشگیری هستند.
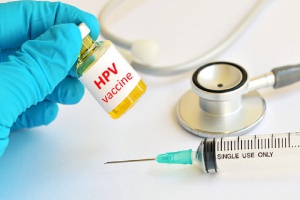
واکسن HPV در چه سنی باید تزریق شود؟
رئیس اداره مقابله با سرطان وزارت بهداشت:
?بهترین سن برای تزریق واکسنHPV، بین ۹ تا ۱۴ سالگی در دختران است.
?واکسن HPV بیش از ۷۰ درصد و در برخی موارد بیش از ۹۰ درصد موثر است و میتواند از بروز سرطان دهانه رحم پیشگیری کند.
بدخیمی دهانه رحم، رهاورد سوش پر خطر ویروس HPV
عضو کلینیک سلامت جنسی مرکز درمان باروری و ناباروری ابن سینای جهاددانشگاهی، گفت: ویروس کرونا از طریق شنا کردن و سطوح منتقل نمی شود و تنها راه انتقال این ویروس، برقراری رابطه جنسی و سری لیزر آلوده است. همچنین امکان انتقال این ویروس از مادر به نوزاد در حین زایمان طبیعی وجود دارد.
دکتر زهرا ثقه الاسلامی، عضو کلینیک سلامت جنسی مرکز درمان باروری و ناباروری ابن سینا در گفتگو با خبرنگار سیناپرس گفت: اصلی ترین راه انتقال ویروس پاپیلوم انسانی یا HPV ، از طریق تماس نزدیک مخاطی و برقراری ارتباط جنسی است. این ارتباط باید مداوم به مدت چند دقیقه و بسیار نزدیک باشد تا تلقیح ویروس صورت بگیرد، بنابراین ویروس HPV از طریق سطوح یا شنا کردن منتقل نمی شود. این ویروس تنها می تواند از طریق لیزر در ناحیه ژنیتال ایجاد شود؛ اگر چنانچه سری لیزر برای فرد نباشد امکان انتقال این ویروس از فرد آلوده به فرد سالم وجود دارد، بنابراین اگر سری لیزر هر فرد جدا یا یک بار مصرف باشد، امکان انتقال این بیماری بسیار اندک می شود. همچنین این ویروس امکان دارد در حین زایمان طبیعی از مادر به نوزاد انتقال داده شود و ضایعات حنجره و تنفسی در نوزاد به وجود آورد.
این متخصص بيماری های عفونی و گرمسيری به انواع سوش های ویروس HPV اشاره کرد و افزود: ویروس HPV به دو سوش کم خطر و پر خطر تقسیم بندی می شوند. شایع ترین سوش های کم خطر 6 و 11 و سوش های پرخطر 16 و 18 هستند. کم خطری و پرخطری این سوش ها به علت مدت زمانی است که در داخل سلول های بدن به صورت فعال باقی می مانند؛ این ویروس ها اگر مدت فعالیت شان طولانی تر شود، قطعا می توانند تغییر سلولی و ضایعات پیش بد خیمی ایجاد کنند.
ویروس HPV از طریق استخر منتقل نمی شود
وی تصریح کرد: سوش های کم خطر، حدود ۸ ماه و سوش های پر خطر می توانند ۱۲ تا ۱۸ ماه در داخل بدن به صورت فعال باقی بمانند. فعالیت طولانی مدت این ویروس از اهمیت زیادی برخوردار است. این ویروس ها به خودی خود پس از گذشت مدت زمانی غیر فعال می شوند اما در مواردی امکان دارد، سوش های فعال پر خطر به علت فعالیت طولانی مدت، تغییر سلولی ایجاد کنند و اگر زود تشخیص داده نشود، به سمت بدخیمی پیش بروند که شایع ترین آنها بدخیمی دهانه رحم است.
به گفته وی، هرچند درصد ایجاد بدخیمی این ویروس کم است اما به علت شیوع زیاد ویروس HPV، میزان تمایل آن به سمت بدخیمی قابل توجه است.
این ویروس در زنان علامت دارتر است
ثقه الاسلامی به علائم و نشانه های این بیماری اشاره کرد و در این خصوص به سیناپرس گفت: این ویروس امکان دارد در افراد _به ویژه آقایان_ هیچ علامتی نداشته باشد و فرد آلوده این ویروس را به شریک جنسی اش منتقل کند. در فرد علامت دار نیز امکان دارد نشانه هایی مانند ضایعات پوستی، زوائد یا پاپول های گوشتی ( اصطلاحا زگیل) تظاهر پیدا کند.
وی خاطرنشان کرد: این ویروس مانند سایر بیماری های مقاربتی دیگر در زنان علامت دار تر است؛ اگرچه امکان دارد این ویروس در مردان نیز به صورت ضایعه پوستی تظاهر پیدا کند اما چندان چشمگیر و قابل توجه نباشد. این ویروس در زنان بنا بر محل درگیری امکان دارد در ناحیه ژنتیال و آنال خودش را به صورت ضایعه نشان دهد. بسیاری از موارد امکان دارد علامت نداشته باشند اما زمان نمونه گیری از دهانه رحم، پزشک از طریق PCR متوجه ضایعه می شود.
وی تصریح کرد: احتمال ایجاد ویروس HPV در زنان و مردان یکسان است اما در خانم ها علامت دارتر است. همچنین این ویروس در جوانان که از نظر جنسی فعال تر هستند، شیوع بیشتری دارد. البته شیوع این بیماری در فرهنگ های مختلف متفاوت است.
ضرورت تزریق واکسن HPV
عضو کلینیک سلامت جنسی مرکز درمان باروری و ناباروری ابن سینا به راه های پیشگیری از این بیماری اشاره کرد و اظهارداشت: ویروس HPV از دو طریق قابل پیشگیری است. یک، غربالگری زنان از اهمیت ویژه ای برخوردار است. اگرچنانچه بیماری مبتلا به این عفونت ویروسی باشد، از طریق غربالگری، ویروس HPV شناسایی و از بدخیم تر شدن آن در دهانه رحم پیشگیری می شود از اینرو اکیدا توصیه می کنیم زنان هنگام انجام پاپ اسمیرهای دوره ای حتما آزمایش HPV-PCR را نیز انجام دهند. اگر در PCR، سوش HPV و پر خطر مشاهده شد، باید به صورت دوره ای این آزمایش را انجام دهند تا مطمئن شوند، ویروس غیر فعال شده و هیچ تغییر سلولی نیز وجود ندارد.
متخصص بيماری های عفونی و گرمسيری یادآورشد: تزریق واکسن HPV به ویژه پیش از نخستین رابطه جنسی از اهمیت زیادی برخوردار است. برقراری رابطه جنسی در فرهنگ و جوامع مختلف، تفاوت دارد. اگر فردی در سن 35 سالگی هیچ رابطه جنسی نداشته باشد، باید حتما واکسن بزند.
وی به سیناپرس گفت: اکنون واکسن های مختلفی برای پیشگیری از ویروس HPV وجود دارد. در حال حاضر تنها دو واکسن برای سوش های پرخطر در ایران در دسترس است. فردی که واکسن می زند در مقابل این دو سوش پر خطر ایمنی ایجاد می کند از اینرو در کنار غربالگری، زدن واکسن به شدت برای خانم ها توصیه می شود تا حداقل از ابتلا به سوش های شایع جلوگیری به عمل آید.
ثقه الاسلامی یادآورشد: زوج هایی که به ویروس HPV مبتلا می شوند، باید آگاه باشند که درصد بسیار بالایی از آنها بدون اینکه نیاز به درمان خاصی داشته باشند، مداوا و ویروس HPV نیز در بدن شان غیر فعال می شود بنابراین نگران نباشند و از نظر روحی، آرامش خودشان را حفظ کنند و دچار استرس نشوند زیرا استرس و اضطراب، سطح ایمنی بدن را کاهش می دهد و باعث دیرتر غیر فعال شدن ویروس می شود.
وی تاکید کرد: اگرچنانچه در غربالگری ها تغییر سلولی و ویروس پر خطر در دهانه رحم یک خانم مشاهده شود، پزشک معالج برای درمان های لازم بیمار را به نزد متخصص مربوطه ارجاع می دهد. انجام آزمایش پاپ اسمیر تا زمانی که دیگر در PCR این افراد ویروس HPV مشاهده نشود، به صورت دوره ای ضرورت دارد.
یک دوز واکسن HPV از سرطان دهانه رحم پیشگیری میکند
توصیه جدید WHO: یک دوز واکسن HPV هم از سرطان دهانه رحم پیشگیری میکند
?فانا: گروه کارشناسان سازمان جهانی بهداشت (WHO) اعلام کرد یک دوز واکسن ویروس پاپیلومای انسانی (HPV) برای محافظت علیه سرطان دهانه رحم کافی است
?در حال حاضر رژیمهای دو یا سه دوزی واکسنهای HPV توصیه میشوند اما گروه مشورتی استراتژیک کارشناسان ایمنسازی سازمان جهانی بهداشت (SAGE) اعلام کرد شواهد نشان میدهند یک دوز از این واکسن نیز موثر است
?براساس بیانیه WHO، اطلاعات جدید ارائه شده میتواند تغییری بزرگ در زمینه پیشگیری از بیماری سرطان دهانه رحم ایجاد کند چرا که دوزهای بیشتری از واکسن میتواند در دسترس تعداد بیشتری از دختران قرار بگیرد
?بیش از ۹۵% از موارد سرطان دهانه رحم از طریق HPV منتقله از راه جنسی ایجاد میشوند. این بیماری چهارمین سرطان شایع در بین زنان جهان است و ۹۰% از زنان مبتلا به این بیماری در کشورهای با درآمد کم و متوسط زندگی میکنند
?واکسن HPV برای پیشگیری از سروتیپهای ۱۶ و ۱۸ HPV که باعث ۷۰% از سرطانهای دهانه رحم میشوند، بسیار موثر است/رویترز و WHO
ویروس پاپیلومای انسانی(HPV) قسمت (۲)
انواع واکسن HPV
?️نه ظرفیتی (گارداسیل ۹)
?چهار ظرفیتی (گارداسیل)
?دو ظرفیتی (سرواریکس)
?هر سه نوع این واکسن می توانند از انواع ۱۶و ۱۸ HPV که در سرطان ناشی از این ویروس نقش دارند پیشگیری کنند.
⚫️زمان تزریق واکسن HPV
بهتر است واکسیناسیون برای دختران و پسران در سن ۱۱-۱۲ سالگی انجام شود، در غیر اینصورت پسران تا ۲۱ سالگی و دختران تا ۲۶ سالگی باید واکسینه شوند.
⚫️فواصل تزریق واکسن hpv
واکسن در سه دوز و با فواصل صفر ،دو و شش ماهگی تزریق می شود.